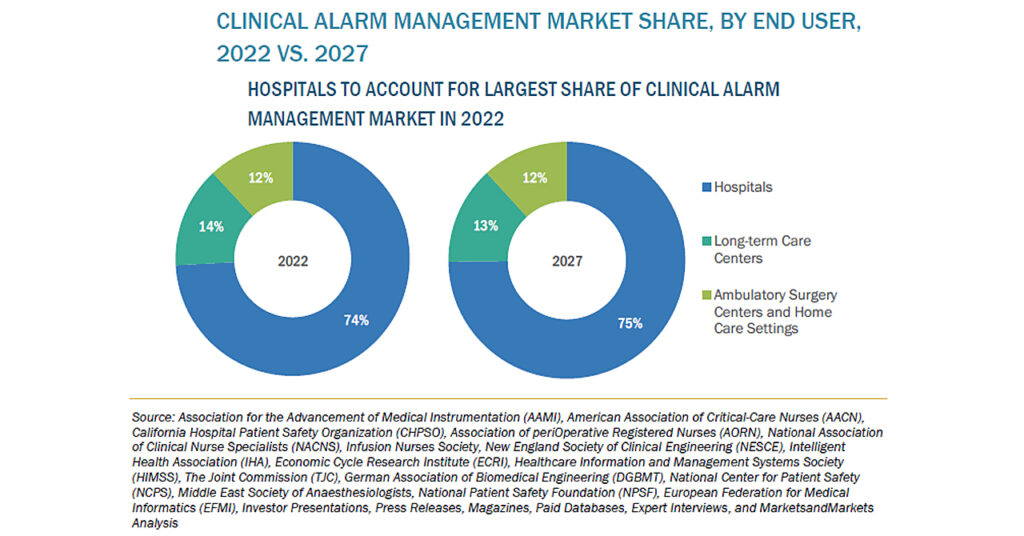
臨床アラーム管理の市場規模、2027年に54億米ドル到達予測
臨床アラーム管理の市場規模は、2022年の33億米ドルからCAGR10.4%で成長し、2027年には54億米ドルに達すると予測されています。医療需要と患者数の増加により、優先順位に関係なく患者アラームの発生頻度が高まっています。その結果、アラーム疲労(臨床医が過剰な数のアラームにさらされることによる感覚的過負荷)が生じています。コストを削減し、より良い患者管理を可能にする臨床アラーム市場は、疾病の蔓延や老年人口の増加により成長しています。しかし、ヘルスケアソリューションの相互運用性の欠如や、エンドユーザーによるHCIT機能のための高い投資ニーズが、今後数年間の臨床アラーム管理市場の成長を制限ことが予想されます。
牽引要因:アラーム疲労の増加
アラームベースのデバイスの増加、デバイスに接続された患者の増加、デバイス間の標準化の欠如などが原因で、アラーム疲労の原因となる臨床的意義の低いアラート数が近年増加しています。アラームの頻度が高いことによるアラーム疲労は、医療従事者の感覚を鈍らせ、アラームを無視したり、スイッチを切ったりしてしまう可能性があります。重要な通知が上書きされ回避されることで深刻な結果を招き、病院のリソースに将来的な負担をかける可能性があります。不正確なアラームや迷惑なアラームは、介護者に不満やストレスを与えるだけでなく、患者の安静や回復の妨げになる可能性があります。
ECRI研究所は、2017年の医療技術の危険性トップ10の中で、アラームの危険性を2番目に高い患者安全リスクとして挙げています。ECRI研究所によると、2005年から2010年の間に、アラームに関連する死亡の報告が216件、FDAに提出されています。さらに、米国合同委員会(米国における医療分野の最大の基準・認定機関)は、アラームの85~99%は直ちに臨床介入する必要がないと推定しています。AACNのプラクティスアラートによると、ICUにおけるアラームの平均数は、1983年の6種類から2011年には40種類以上に増加しています。
抑制要因:相互運用性の欠如
相互運用性の欠如は、臨床アラーム管理ソリューションとサービスの効果的な実装を阻む主な要因となっています。電子システム間の相互運用性は、データの統合と分析作業にとって重要な要件です。適切なデータ交換と分析がなければ、臨床アラーム管理は効果的ではありません。2015年から2017年にかけて実施された「全国電子カルテ調査」によると、それぞれのEHRシステムに健康データを送受信し、統合できている医師は10%程度にとどまっています。多くの病院では、相互運用性を促進する一部の情報交換活動(情報の検索、送信、受信など)に現在のEHRを利用できていますが、4つの情報交換活動(検索、送信、受信、利用)をすべて実行できる病院は23%にすぎません。米国Premier, Inc.とeHealth InitiativeがAccountable Care Organization(ACO)を対象に行った調査によると、調査対象の組織の95%が、HCITの有効活用と潜在能力を発揮するための障害として相互運用性を挙げています。